2022-04-12来源:EPS数据
当前疫情形式十分严峻,全国本土聚集性疫情呈现点多、面广、频发的特点,对各地区的医疗资源形成了巨大考验。在和疫情共处的这段时间,我们经常能看到这样的新闻:医护8小时不吃不喝不上厕所、16人负责480名患者;两人一组7小时完成8000份核酸采样;在方舱,1个医护人员最多要照顾40个病患……。另外据统计,现在全国已经建成或正在建设的方舱医院有33家,分布在12个省的19个地市,其中建成20家,在建13家,床位总计3.5万张。这意味着医护数量、医疗卫生机构床位数可以直观反映出各地区的医疗保障水平和医疗系统收治能力,在面对突发卫生灾害时这些指标的大小至关重要。
显然,这都是新冠病毒带来的新常态,说明医疗资源远比我们想象的更紧缺。在这种情形下,医院、护士、床位等医疗资源数量都有了具象的意义,它们不仅意味着市民平常求医问诊的容易程度,更决定着一个地区应对突发公共卫生事件流行病的能力。我国疆域辽阔,南北跨度大、东西距离长,各地区发展水平参差不齐,研究各地区在医疗资源指标上的差异具有重要意义。因而本文从医院、医护、床位等方面对当前中国各地区的医疗资源进行对比。
一、基础医疗资源对比
对一个地区医疗资源的总体衡量可以从卫生机构、卫生人员两个方面展开。选择全国31个省市的数据进行分析。
从全国的医疗卫生机构数(图1)来看,2020年医疗卫生机构数量呈现出明显的地区差异,排名前三的是河北、山东、四川,倒数后三位分别是上海、天津、宁夏,北京位列倒数第六。北京、天津、上海的排名看似出乎意料,但是考虑到区域面积、人口等因素,也就可以理解了。
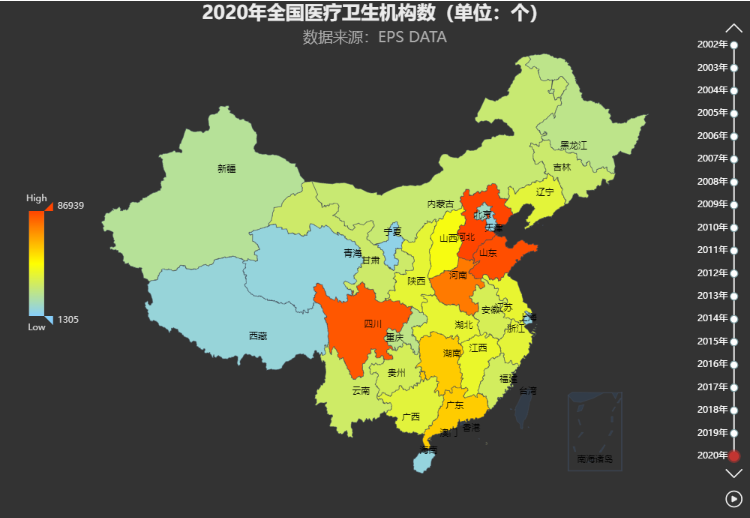
图1 2020年全国医疗卫生机构数
从卫生人员数量(图2)来看,东部地区一直遥遥领先,中部地区其次,西部地区位居最后。且长期以来,中部和西部的卫生人员数持续低于全国平均水平。
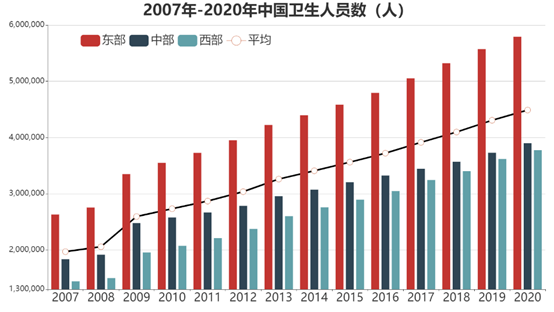
图2 2007-2020年全国卫生人员数
从以上分析结果来看,单从整体医疗资源进行分析,不考虑各地的常驻人口有失偏颇,因而接下来我们从每千人口中的注册护士、执业医师和床位数三个方面对各地区的卫生医疗资源进行对比。
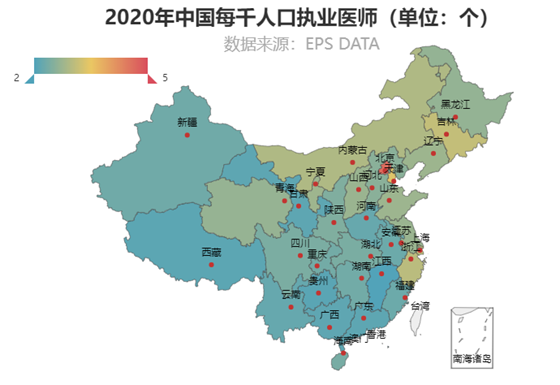
图3 2020年全国每千人口职业医师数
各地区每千人口中的注册护士和职业医师呈现出相似的空间分布,形成了“东部>中部>西部”的多寡链条。2020年,北京在这两个指标中一骑绝尘,医护数量最为充足,执业医师数达到了每千人口4.62人,注册护士数达每千人口5.39人,远超其他省市。
从每千人口执业医师(图3)来看,全国TOP10的地区中东部有6个,其中天津、上海、浙江位列前五,医疗资源硬实力很是突出;中部有3个,分别是吉林、内蒙古和山西;西部只有1个,是位列第三的吉林。江西是唯一一个每千人口执业医师在2人以下的地区,只有1.92人。
从每千人口注册护士(图4)来看,东中西分别有5、2、3个地区排在TOP10。其中,东部地区是上海、浙江、山东、海南,中部地区是吉林和湖南,西部地区是陕西、云南、宁夏,且西部的西藏每千人口中注册护士数仅为1.88人,排名倒数第一,资源最为匮乏。
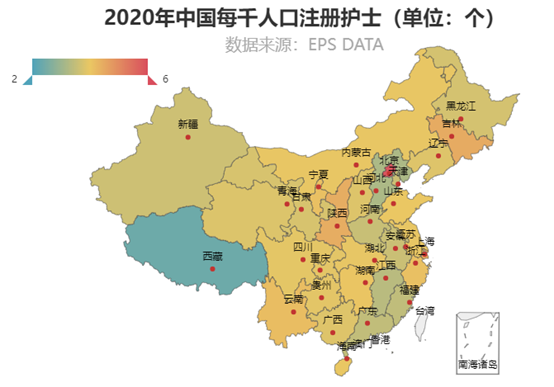
图4 2020年全国每千人口注册护士数
从每千人口医疗卫生机构床位数的全国分布地图(图5)来看,该指标的空间分布不同于执业医师和注册护士,东部地区不再领先,尤其北京、上海、浙江的优势不再。从图6来看,在全国TOP10中,西部有5个地区,中部有4个地区,且黑龙江和湖南分别位列第一和第二,东部只有1个地区,是辽宁,位列第四。上海、北京、天津则依次排在全国第21、第24和第30,广东垫底。
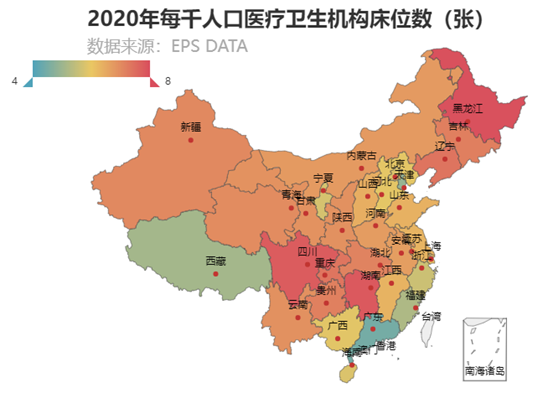
图5 2020年每千人口医疗卫生机构床位数地图
综上,可以看出全国各地的医护数量和床位数存在较大差异,表明我国基础医疗资源分布极不均衡。
二、综合对比
完成对医护数量、床位数差异的单一分析后,接下来对这些指标进行综合对比。
从每千人口中职业医师和注册护士的绝对值(图7)来看,2020年北京远远高于全国平均值,是全国31个省市地区中最多的,而有些其他地区的医护数量存在失衡的情况。最为失衡的地区是天津,其执业医师数全国第二,但是注册护士数却低于全国平均水平。而陕西、云南、贵州、甘肃等地情况恰好相反,注册护士数量高于全国平均水平,执业医师低于全国平均水平。此外,一些经济实力不错的南方地区如重庆、湖北、福建,医护资源却相对匮乏,职业医师数均低于全国均值。从医护数量的比例来看,2020年全国平均医护比例为1:1.39,北京为1:1.167,上海为1:1.3,都低于全国平均水平。最低的是天津,只有1:0.925,说明执业医师数量甚至低于注册护士数。这表明当前我国多数地区医生和护士的相对比例失衡,无法达到全国平均水平。

图6 2020年每千人口医疗卫生机构床位数排名
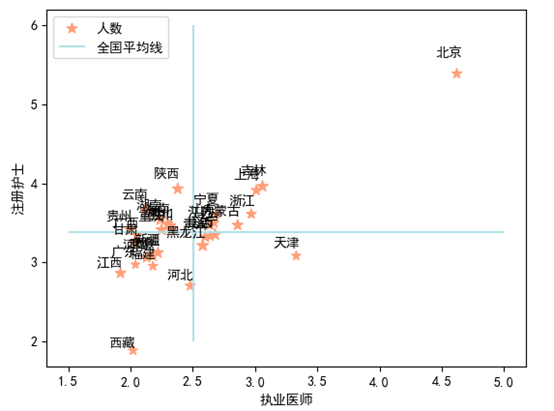
图7 2020年每千人口医护数量
另外,医护数量和床位数分布也存在失衡。北京医护数量均为全国TOP1,但是每千人均床位数却位列倒数第八;而医护数量较少的黑龙江、湖南、四川,其床位数却在全国TOP3.这种失衡会带来问题,造成医疗体系的结构性困境,带来“有床位,缺医护”或者“有医护,缺床位”的矛盾现象。当前医疗系统“补短板”建设已经启动,相信随着该建设的推进,这种怪象会早日得到解决。
三、优质医院数量对比
对比完各地区的基础医疗资源,我们接下来对比各地区的优势医疗资源。
首先来看2020年全国各地的三甲医院分布(图8)。四川省的三甲医院数量最多,有269所,占本省医院数量的11%,其次是广东、山东、江苏,分别有231所、197所、192所三甲医院,考虑到这些地区的人口数量均排在全国前五,按人均数量来算,也就不占优势了。同比之下,幅员辽阔的西藏的三甲医院数量最少,只有14所。从三甲医院占当地医院总数的比例来看,北京的占比最高,为16.3%,其次是湖北和广东,上海位列全国第十。
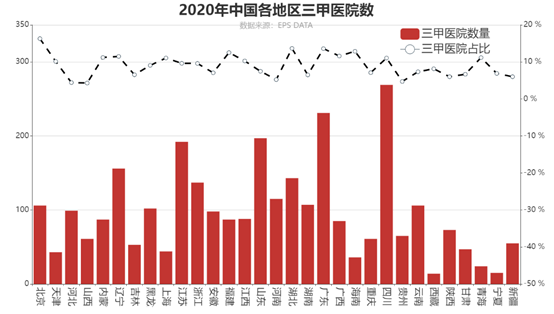
图8 2020年全国各地区三甲医院数
其次我们根据“2020年顶级医院100强”榜单,对其中TOP50医院的所在地区进行统计,得到图9.显然,北京、上海、广东上榜的医院最多,分别有11所、8所、6所,其中北京协和医院更是以绝对优势荣登NO.1,还有14个地区无一家医院排在全国TOP50,如河北、山西、福建等地。
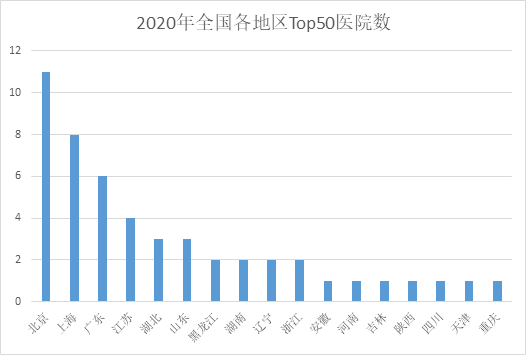
图9 2020年全国各地区TOP50医院数
以上分析表明经济越发达的地区,顶尖医院的数量越多,这和经济发达地区拥有的优质医学院校和较高的待遇息息相关。这些地区不仅医疗资源非常丰富,而且很多高校都有附属医院,优质院校能吸引人才,高待遇能留住人才,促使这些地区成为了区域医疗中心。
四、国际卫生支出对比
在对国内各地区的医疗资源、医疗水平进行对比之后,我们最后对比中国与其他国家在卫生支出中的差异。
中国的人均卫生费用增长迅速,从2003年的61美元/人增长到2018年的501.1美元/人,15年翻了3番。但是和发达国家对比,我们的差距依然很明显。美国2018年人均卫生费用为10624美元/人,是中国的21倍;瑞士为9871美元/人,是中国的19.7倍。这说明尽管我国在人均卫生费用方面增速明显,但依然远远落后于发达国家。
据世界卫生组织发布的2021世界健康情况统计报告中的数据显示,2018年全球每万人中的医生密度为17.5。2011年-2019年间每万人中的医生密度最高的国家是古巴,达84.2人,意大利位居第二,有80.1人,美国26人,而中国只有19.8人,密度较低。护理和助产人员密度(每万人)全球平均水平为39,最高的国家是瑞典,有216.7人,古巴75.6,意大利58.9,而中国为26.6,未达到全球平均线。这进一步说明中国的医护数量较少,无法满足人民群众的就医需求。
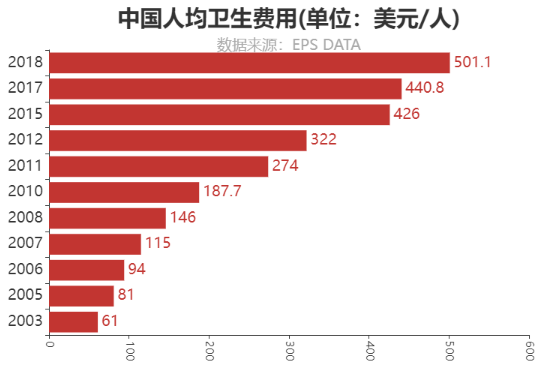
图10 中国人均卫生费用
总体来说,我国地域广阔,各地区的医疗资源在空间分布上存在较大差异,北京作为首都,医疗资源远高于其他城市。从三大经济带来看,西部地区在各方面的表现都比较差,中部地区居中,东部地区最优。另外医护数量和床位数比例不均衡,低于全球平均水平,医疗资源地域分配不均衡,顶尖医院主要集中在北上广地区。除此之外,我国人均卫生费用远低于发达国家水平。我们必须明确,这些是一直存在于我国医学行业的问题,新冠病毒的出现只是进一步使医护数量不足,床位紧张的问题以直观的方式暴漏在大众视野。因而在医疗卫生体系“补短板,堵漏洞,强弱项”的进程中,解决这些问题迫在眉睫,任重道远。