2016-05-11来源:EPS数据
癌症是严重危害人类健康的一大顽疾,据世卫组织发表的《世界癌症报告》称,2012年全球有1400万人被诊断患癌,预计到2025年将增加到1900万。中国的情况同样不容乐观,据估计2015年中国有429.2万例新发癌症病例,281.4万死亡病例[1],目前“癌症已成为中国死亡第一大原因”(中国抗癌协会秘书长王瑛)。
本文力图通过数据挖掘,对癌症的发病情况做客观、深入的数据分析,从数据的角度为了解、预防与控制癌症提供一定的参考价值。
一、癌症发病总体形势
2012年全国预计新发癌症病例358.6万(男性200.8万,女性157.9万),恶性肿瘤粗发病率为264.85/10万(男性289.30/10万,女性239.15/10万),中标率为191.89/10万,世标率为187.83/10万,累积率(0~74岁)为21.82%[2]。而2012年世界平均世标率为182/10万[3],癌症高发国集中于欧美发达国家,但由于中国人口绝对基数大,癌症发病人数居世界首位。
老龄化是癌症形成的一个基本因素,癌症发病率随年龄增长而显著升高(世卫组织官网)。从图1中也可以看到,中国癌症发病率在0~39岁时处于较低水平,40岁以后开始快速升高。为便于不同地区、不同时期进行对比,人们常用去除年龄影响因素之后的发病率,即年龄标化发病率,因此本文主要用世界人口年龄标化发病率(简称:世标率)作为基本参考指标。下文如无特别说明,均用发病率来表示世标率。
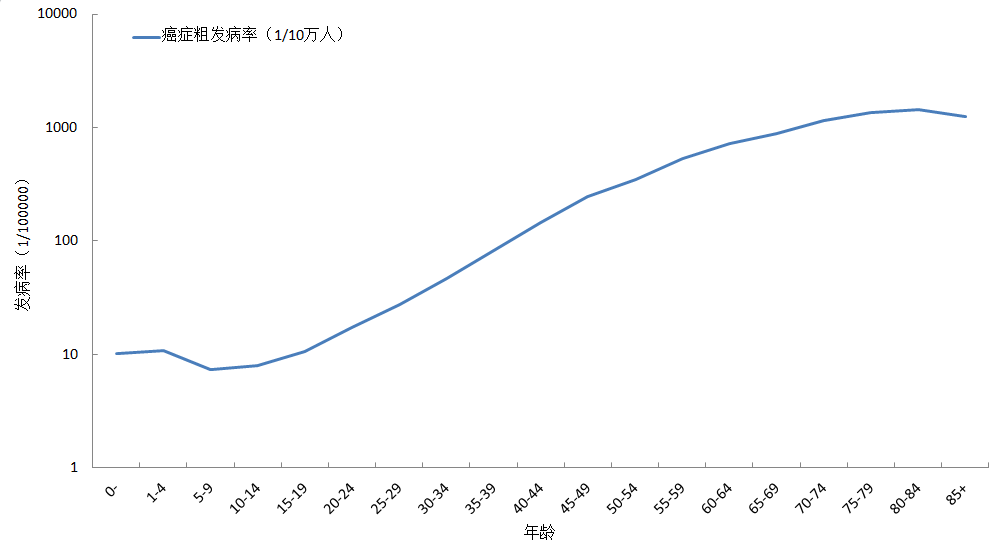
图1:中国癌症年龄别粗发病率(2011年)
从图2中可以看出,全部癌症发病率近10年来,总体略显稳定,男性发病率比女性要高1/3左右。
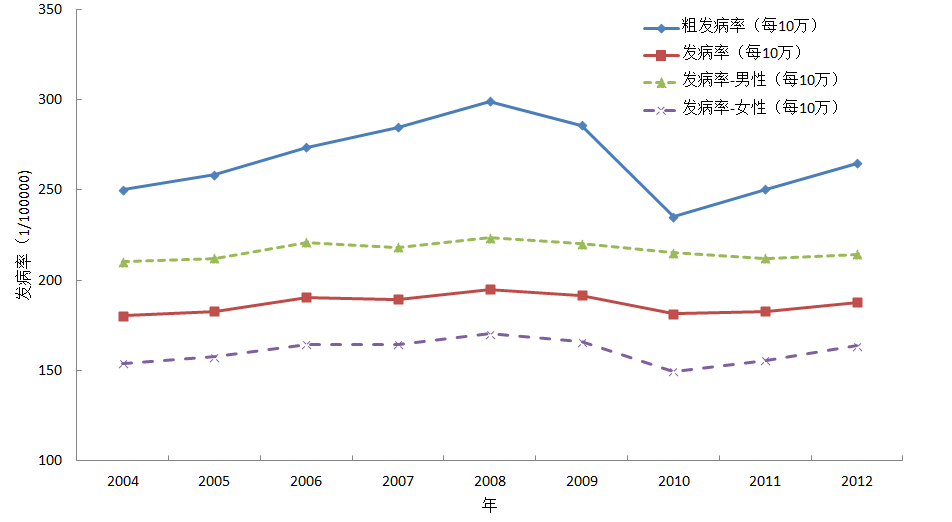
图2:中国历年癌症发病情况(2004-2012)
二、主要癌症发病情况
2012年,新发癌症中,前10位癌症占比92.4%,其中发病最多的是肺癌,每年新发病例约70.5万,其次为胃癌、肝癌、结直肠癌和食管癌。具体到男性,肺癌仍占据榜首,其次为胃癌、肝癌、食管癌和结直肠癌。女性新发病第1位的为乳腺癌,每年发病数为27.3万,其次为肺癌、结直肠癌、胃癌和宫颈癌(表1)。
总体来看,我国癌症种类特征是“穷癌”与“富癌”并存,以肝癌、胃癌和食管癌为代表的“穷癌”仍占据不小比例。相比“富癌”,“穷癌”更难治疗,这也是我国癌症患者生存率低的一个重要因素[4]。
表1:2012年中国前10位恶性肿瘤发病情况[2]
位置 | 例数(×10000) | 粗发病率(1/10万) | 中标率(1/10万) | 位置 | 例数(×10000) | 粗发病率(1/10万) | 中标率(1/10万) | 位置 | 例数(×10000) | 粗发病率(1/10万) | 中标率(1/10万) |
全部 | 男性 | 女性 | |||||||||
肺 | 70.5 | 52.06 | 36.28 | 肺 | 47 | 67.71 | 49.62 | 乳房 | 27.3 | 41.32 | 30.43 |
胃 | 42.4 | 31.28 | 22.06 | 胃 | 29.8 | 42.93 | 31.60 | 肺 | 23.5 | 35.59 | 23.56 |
肝 | 36.6 | 27.04 | 19.44 | 肝 | 27.4 | 39.48 | 29.48 | 结直肠 | 14.2 | 21.55 | 14.54 |
结直肠 | 33.1 | 24.47 | 17.29 | 食管 | 20.3 | 29.25 | 21.37 | 胃 | 12.6 | 19.03 | 12.85 |
食管 | 28.7 | 21.17 | 14.73 | 结直肠 | 18.9 | 27.24 | 20.18 | 宫颈 | 9.9 | 14.93 | 11.39 |
乳房 | 27.3 | 41.32 | 30.43 | 膀胱 | 5.7 | 8.21 | 6.01 | 肝 | 9.2 | 13.95 | 9.37 |
甲状腺 | 11.9 | 8.76 | 7.36 | 前列腺 | 5.7 | 8.14 | 5.9 | 甲状腺 | 9.0 | 13.58 | 11.28 |
宫颈 | 9.9 | 14.93 | 11.39 | 胰腺 | 5 | 7.14 | 5.24 | 食管 | 8.4 | 12.48 | 8.27 |
脑,中枢神经系统 | 8.8 | 6.5 | 5.13 | 脑,中枢神经系统 | 4.4 | 6.28 | 5.16 | 子宫 | 6.2 | 9.34 | 6.72 |
胰腺 | 8.6 | 6.35 | 4.41 | 淋巴 | 4.3 | 6.13 | 4.81 | 卵巢 | 4.9 | 7.48 | 5.69 |
三、癌症发病率地区性差异
我们以《2012中国肿瘤登记年报》中的统计数据为基础,采用数据挖掘,研究各类癌症的地区性差异。《2012中国肿瘤登记年报》收录了2009年全国72个较好质量的肿瘤登记处数据,覆盖人口8547万,涉及了31个地级城市与41个县级行政区域。为便于比较,我们将涉及到的各县级行政单位折合成了地级城市。例如涉县和磁县这两个登记处,分别按覆盖人口,折合成邯郸市数据,最终得到了56个地级城市。同时我们对一些部位的癌症也进行了整合,例如将结肠(C18)与直肠(C19-C20)整合成了结直肠。
3.1 全部癌症发病率地区分布
我们利用等级符号地图,直观显示各地区的癌症发病率(图3、4)。从图中可以看到,男女总发病率高低区域几乎重合。中国中部偏南地区发病率较低,总发病率看起来与社会经济发展水平无必然联系。男性总发病率最高的为晋城、邯郸、绵阳和武威。女性总发病率最高的为晋城、邯郸、镇江和绵阳。男女发病率之比超过2的有崇左、武威、自贡与合肥。北京与上海是男女发病率之比较小的地方,甚至北京地区女性发病率高于男性,这似乎也预示着我国未来癌症的一个趋势:男女癌症发病率之间差异变小。
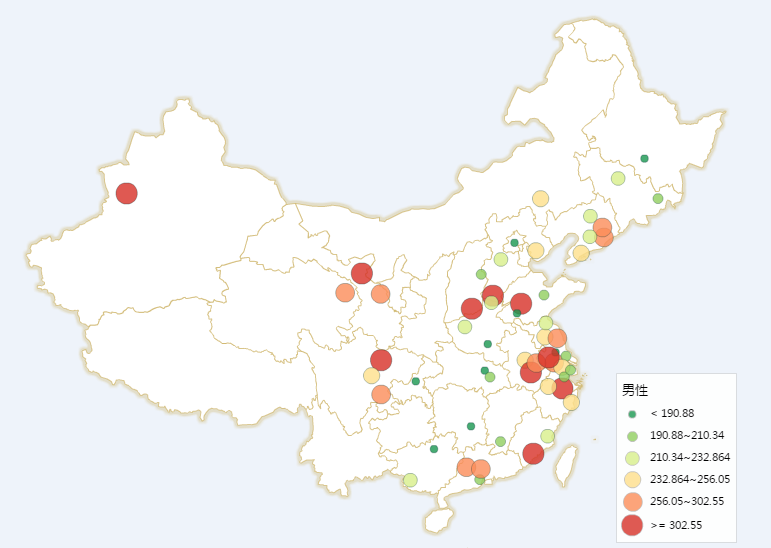
图3:2009年男性全部癌症发病率(1/10万)
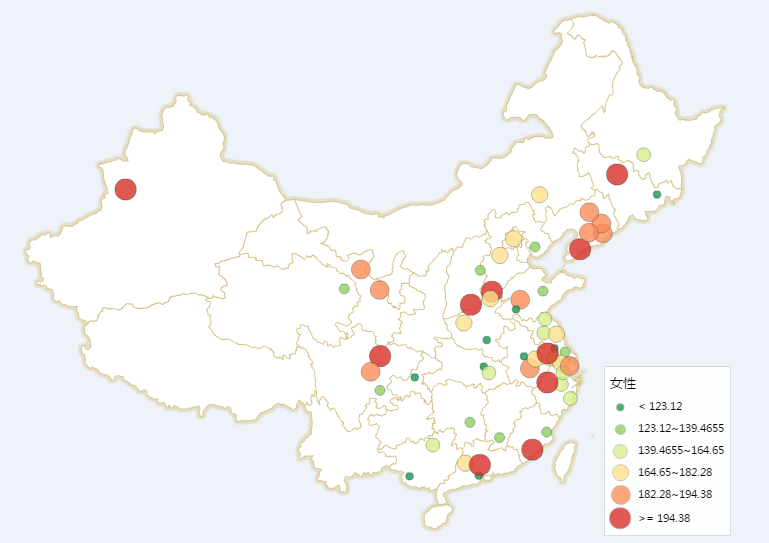
图4:2009年女性全部癌症发病率(1/10万)
3.2 男女共发类癌症地区性差异
我们用泰尔指数衡量男女共发类癌症发病率之间的地区差异(图5)。结果发现,对男性而言,甲状腺癌的地区差异性最大。其次食管癌,唇、口腔和咽部癌,胃癌。对于女性而言,喉癌,食管、唇、口腔癌,咽部癌和胃癌地区差异性也较大,考虑到这几个部位与饮食密切相关,中国众多的地方特色饮食应是造成这类癌症地区差异性的重要因素。
值得注意的一点是,无论男女,气管、支气管与肺部癌症在这些主要癌症中均差异最小,几乎接近于零,这凸显了气管、支气管与肺部癌症与地域无关,也从侧面反映了其主要致病因素-吸烟无显著区域差异。
在男女共发的17种癌症中,有15种癌症地区差异性都是女性高于男性,仅有胃癌和结直肠癌略低于男性。造成这种情况的主要原因很可能是男性人口流动性较大,平滑了地区差异。
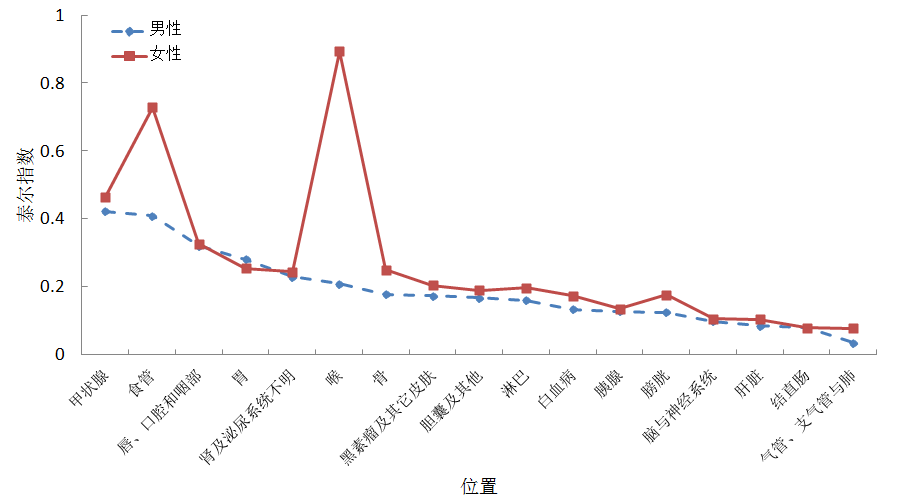
图5:男女共患癌泰尔指数(2009年)
3.3 城市分类
我们利用系统聚类法,以各类主要癌症发病率为变量,将各城市进行聚类,聚类后的结果见表2。每一类别下各城市的癌症结构相似。从中我们还可发现许多有趣的规律。
对于男性而言(图6),1类城市的癌症结构分布差异较大,以食管癌(平均114/10万)、胃癌(平均161/10万)为代表的癌症发病率高的离谱,这也推高了1类城市的癌症总发病率(平均发病率达到437/10万)。唐山、丹东等2类城市的食管癌(平均47/10万)、胃癌发病率(平均65/10万)大幅降低,总发病率也降到了265.7/10万。作为3类城市,北京、保定等33个城市食管癌(平均14/10万)、胃癌发病率(平均26/10万)最低,这33个城市平均总发病率最低,为214/10万。可以说1类城市癌症结构最失衡、总发病率也最高,2次城市次之,3类城市最均衡、总发病率也最低。
对于女性而言(图7),1类城市的发病率达到了265.9/10万,已超过了全国男性的平均发病率,以食管癌(平均71/10万)、胃癌(平均62/10万)、肝癌(平均19/10万)、子宫(颈)癌(平均36/10万)发病率远超其它城市。而2类城市的总发病率下降到了170.2/10万,相比于1类城市,上述几类癌症发病率降幅基本都超过了一半(分别为33/10万、30/10万、10/10万、15/10万)。3类城市的总发病率进一步下降到了150.4/10万,主要癌症发病率几乎都再一步下降(分别为5/10万、13/10万、12/10万、14/10万),各类癌症发病率更显均衡。
晋城、邯郸、镇江、绵阳、武威等城市食管癌、胃癌高发,高盐分摄入可能是一个重要因素。东亚三国(中日韩)胃癌发病人数合计占世界的60%,除去人种(遗传)因素外,饮食习惯可能是更重要的原因:东亚三国腌(卤)制品、高盐分、刺激性食物食用过多,新鲜食品摄入偏少。两个可供参考的佐证是美国二战前胃癌发病率直追当今的东亚三国,但二战后胃癌发病率大幅下降,冰箱的普及被认为居功至伟。迁居到夏威夷的日本居民,其饮食习惯“美国化”后,胃癌发病率显著下降。
表2:56个城市分类
类别 | 男性 | 女性 |
1类城市 | 5个城市: 邯郸,晋城,镇江,绵阳,武威 | 4个城市: 邯郸,晋城,镇江,绵阳 |
2类城市 | 18个城市: 唐山,丹东,常州,淮安,盐城,泰州,绍兴,台州,合肥,铜陵,福州,厦门,济宁,泰安,洛阳,安阳,白银,伊犁 | 10个城市: 武威,常州,淮安,盐城,台州,合肥,泰安,洛阳,安阳,伊犁 |
3类城市 | 33个城市: 北京,保定,阳泉,赤峰,沈阳,大连,鞍山,本溪,长春,延边,哈尔滨,上海,苏州,南通,连云港,杭州,嘉兴,马鞍山,赣州,潍坊,驻马店,武汉,孝感,衡阳,广州,肇庆,中山,柳州,崇左,重庆,成都,自贡,西宁 | 42个城市: 唐山,丹东,泰州,绍兴,铜陵,福州,厦门,济宁,白银,北京,保定,阳泉,赤峰,沈阳,大连,鞍山,本溪,长春,延边,哈尔滨,上海,苏州,南通,连云港,杭州,嘉兴,马鞍山,赣州,潍坊,驻马店,武汉,孝感,衡阳,广州,肇庆,中山,柳州,崇左,重庆,成都,自贡,西宁 |
注:表中红色字体城市为男女各类别中均具有的城市。
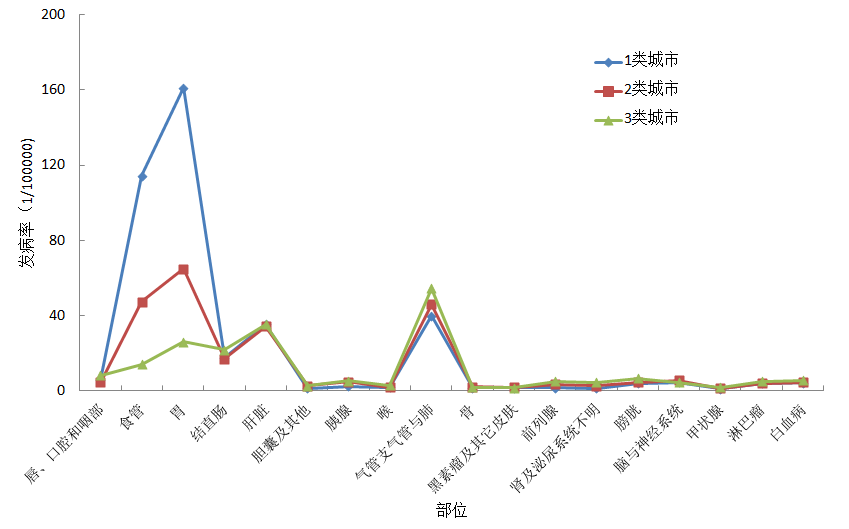
图6:2009年各类城市癌症平均发病率-男性
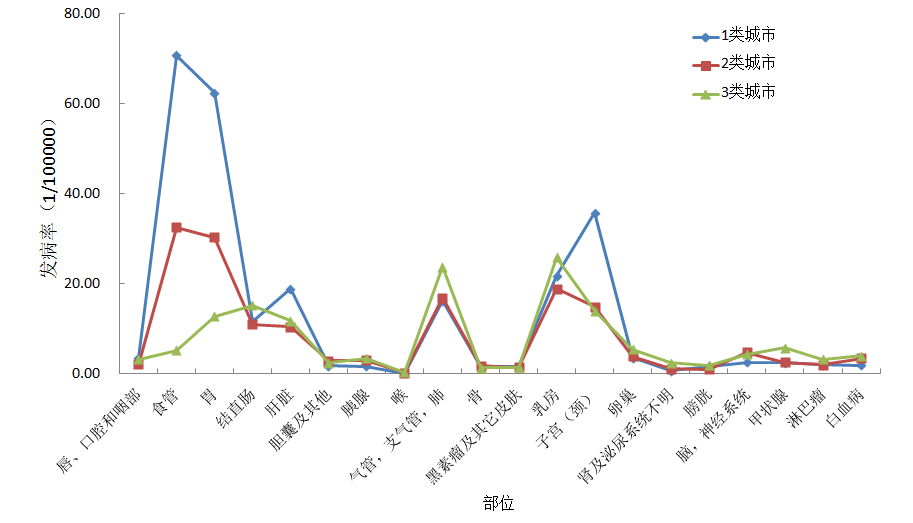
图7:2009年各类城市癌症平均发病率-女性
四、若干类癌症发病情况
4.1 前列腺癌发病地区分布
作为近年来增长最为迅猛的男性专有癌症,前列腺癌一直受到广泛关注。从图8中可以看到,北上广雄踞前列腺癌发病率前4甲中的3位,另一个准一线城市-杭州则占据了探花位置。可以说前列腺是一种名副其实的“富贵癌”,目前前列腺癌致病因素尚未明确,一般认为与年龄、遗传因素、荷尔蒙分泌旺盛、饱和脂肪酸摄入过多等因素有关。北上广等城市生活节奏快、压力大,也似乎是促使一线城市前列腺癌高发的一个重要因素。
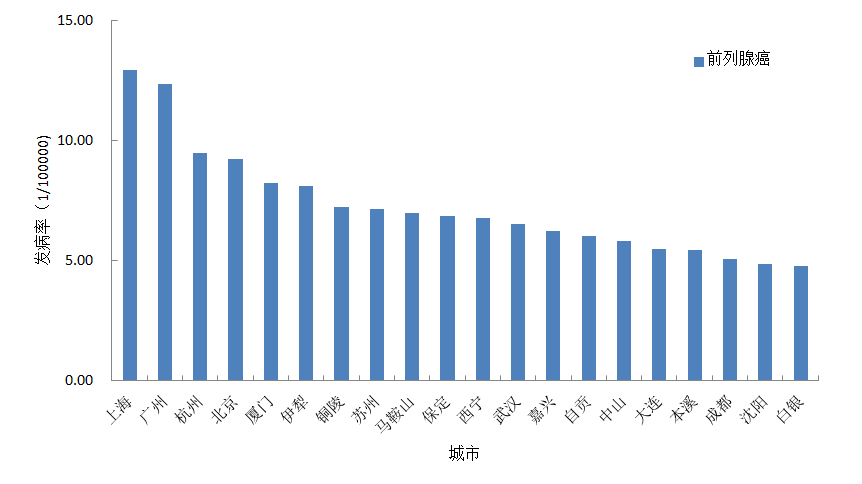
图8:2009年前列腺癌发病率前20位的城市
4.2 甲状腺癌发病地区分布
一般而言,对于男女共发类癌症,女性发病率明显低于男性,但甲状腺癌却是个例外。我国男女甲状腺癌发病率男女性别比为1:3左右,有研究认为雌激素可能是产生这种差异的一个原因。同时从图9、10中可以看到,甲状腺癌高发于沿海区域,对于男、女性而言,前10大高发城市中,均有7个城市是海边城市。考虑到碘摄入过量是导致甲状腺癌的一个重要因素,少食碘含量高的海带、紫菜等海产品可以有效降低甲状腺癌发病率。而全国一刀切的碘盐政策也值得商榷。
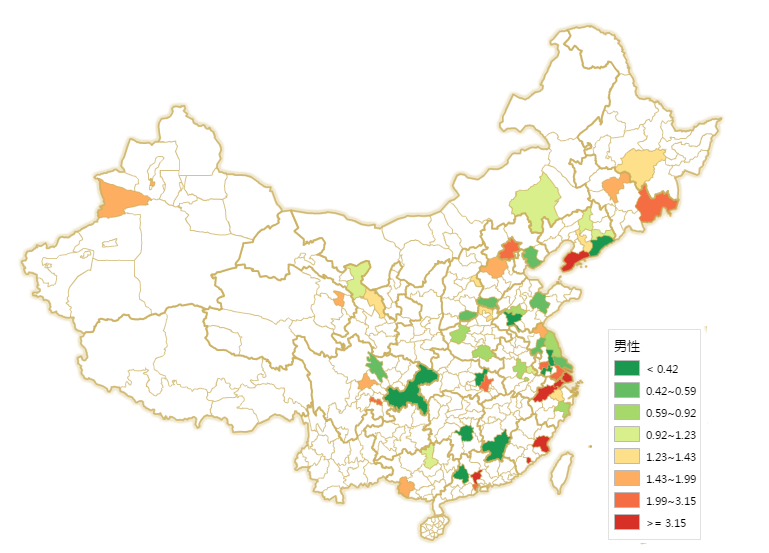
图9:2009年男性甲状腺癌发病率(1/10万)
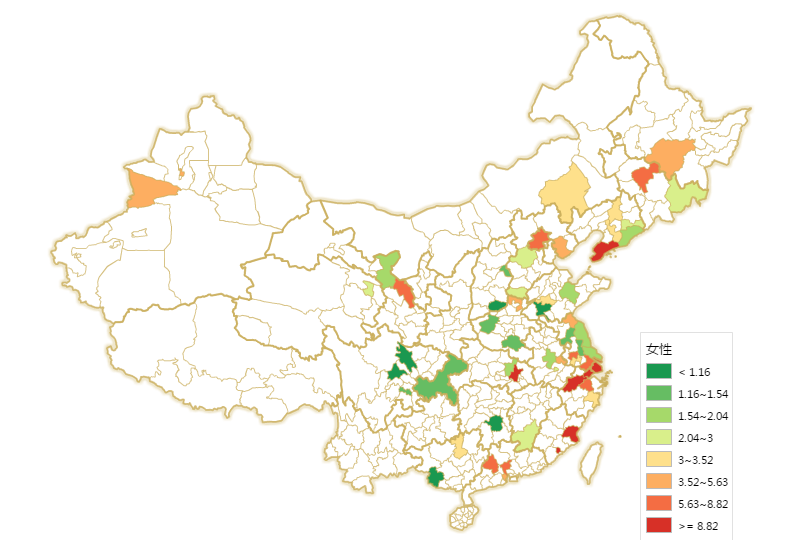
图10:2009年女性甲状腺癌发病率(1/10万)
4.3 唇、口腔和咽部癌发病地区分布
从图11可以看出,我国南方唇、口腔和咽部癌发病率比北方高出许多,特别是珠三角一带成为重灾区。相关研究称,在有食用槟榔和烟草习惯的南亚和东南亚一带,口腔癌发病率相当高,约占全球口腔癌的58%[5]。世界卫生组织已将槟榔列为有明确致癌症的一级致癌物。而国外研究人员证实由某特殊方式引起的乳头状瘤病毒(HPV)感染是导致口腔和咽部癌的另一个重要因素。考虑到南方,特别是珠三角和湖南一带喜食槟榔,加之珠三角社会风气较为开放,其口腔和咽部癌发病率高也就不足为怪了。
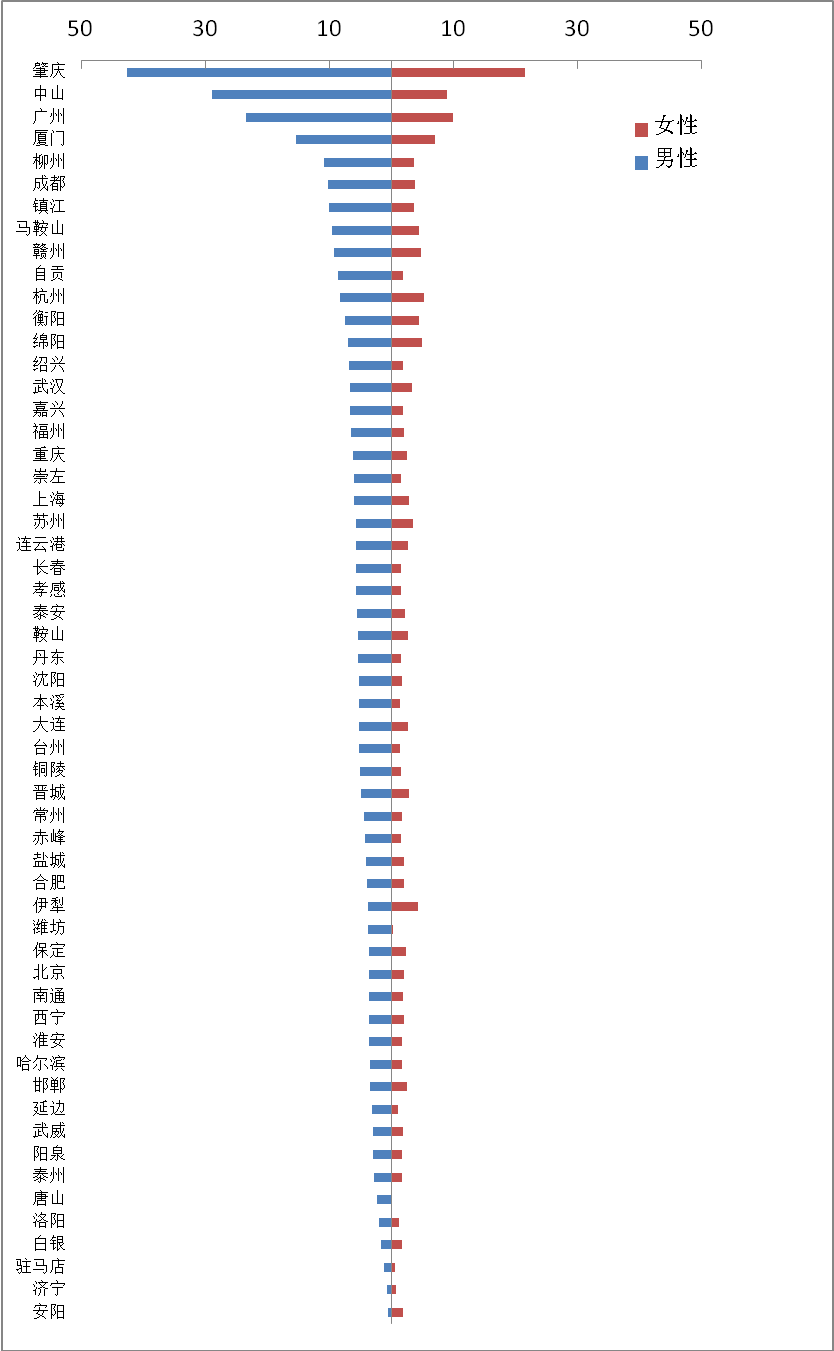
图11:各城市唇、口腔和咽部癌发病率(2009年)
五、总结与预防
当前我国癌症发病形势整体趋稳,但一些富贵癌上升势头不减。大部分地区男性发病率都远高于女性,北京、上海男女之间差异较小。食管癌、胃癌等癌症地区差异性大,而气管、支气管与肺部癌几无地区差异。在男女共患癌症上,女性在几乎所有类别癌症中其地区差异性都高于男性。晋城、邯郸、镇江、绵阳、武威等5个城市,以食管癌、胃癌为代表的癌症严重高发,推高了其癌症总体发病率,这5个城市需在当地饮食习惯上做出重要改变:提倡低盐、新鲜食品,减少腌(卤)制品、刺激性食物摄入。北上广的男人要对自己的前列腺更多一些呵护,沿海地区的甲状腺癌发病率普遍高于内陆地区,南方唇、口腔和咽部癌病发病率普遍高于北方,特别是珠三角一带更是近乎“爆表”。
癌症是遗传和环境共同作用的结果,在目前未有普世性有效治疗手段前,还是应以预防为主。健康的生活方式、定期筛查可以有效降低癌症发病率、提高生活质量。
健康的生活方式,就是要避免危险因素,例如肥胖和烟草,同时增强个人体质。不要心存侥幸心理,类似“隔壁膘肥体壮的老王既抽烟又酗酒,现在已经88岁了,还经常健步如飞地到我家做客”这种小概率事件无实际参考意义。改传统的“合餐制”为“分餐制”可以有效降低交叉感染,减少幽门螺旋杆菌侵袭。
定期筛查可以提早发现癌症,显著提高生存率。有条件人士可以去做基因检测,但要像朱莉那样“三年两切”还是需要巨大勇气的。
注:本文参考了《中国肿瘤登记年报》以及陈万青等人写的“历年中国恶性肿瘤发病与死亡”等文献中的数据,这里就不一一列出,在此一并表示感谢。
参考:
[1]Chen, W., Zheng, R., Baade, P. D., Zhang, S., Zeng, H., Bray, F., Jemal, A., Yu, X. Q. and He, J. (2016), Cancer statistics in China, 2015. CA: A Cancer Journal for Clinicians, 66: 115–132. doi: 10.3322/caac.21338
[2] 2012年中国恶性肿瘤发病和死亡分析. 陈万青;郑荣寿;张思维;曾红梅;左婷婷;贾漫漫;夏昌发;邹小农;赫捷;. 中国肿瘤
[3] 世界癌症研究基金会,http://www.wcrf.org/int/cancer-facts-figures/data-cancer-frequency-country
[4]http://view.news.qq.com/original/intouchtoday/n2973.html
[5]邵小钧, 席庆. 食用槟榔及其与口腔癌间的关系[J]. 国际口腔医学杂志, 2015(6):668-672.
上一条:写论文要合作?得先找对学校